|
每一例 CAR-T 治疗的成功,都是无数双手托举的结果—这既是医学技术的胜利,更是医患信任、学科协作的共同结晶。在淋巴瘤诊疗领域,CAR-T 细胞疗法作为前沿免疫治疗手段,虽为患者带来新希望,但全流程管理仍面临多学科协作挑战。为破解这一难题,上海市同济医院于5月11日举办 “同舟共济,淋危不惧”—淋巴瘤患者线下病友会。会上,由介入科、神经内科、病理科、放射科、血液科等多学科专家组成的团队,围绕 CAR-T 治疗全链条中的关键问题展开深度探讨,为优化淋巴瘤诊疗路径提供了多维度解决方案,精彩内容整理如下。
视频内容更精彩,请点击观看
介入科:精准活检,为病理诊断筑牢根基
徐霁充教授(介入科)指出,介入治疗是介于内科与外科之间的微创治疗手段,需在影像引导下完成。在淋巴瘤诊断中,介入科的核心任务是获取高质量病理样本。对于非浅表部位病灶(如肝、脾、颅脑等),决策时需优先考虑三大因素:
1 安全性 首选风险最低的路径,避免损伤重要血管、空腔脏器(如胃肠、膀胱),优先通过浅表淋巴结或自然腔道(胃肠镜)取样。
2 有效性 确保样本量充足且具有代表性,实质性脏器(如肝脏、后腹膜淋巴结)取样需结合影像学评估避开高危区域。
3 必要性 权衡活检获益与风险,若病理诊断对治疗至关重要(如指导 CAR-T 靶点选择),则在充分评估后实施。
不同介入手段的选择会直接影响诊断结果:超声 / CT 引导穿刺适用于深部实体瘤;内镜活检适合胃肠道黏膜病灶;对于高风险区域(如隆突下淋巴结),需多模态影像融合技术辅助定位,降低出血、穿孔等并发症风险。
神经内科:警惕神经毒性,早期干预守护中枢
汪锡金教授(神经内科)针对 CAR-T 治疗后可能出现的脑水肿、颅压增高及神经毒性(ICANS),提出 “三阶段管理策略”:
1 早期识别 关注非特异性症状,如头痛、反应迟钝、记忆力下降,警惕局灶性或全面性癫痫发作,以及肢体无力、麻木等神经功能缺损表现。
2 精准评估 通过头颅 MRI、PET-CT 监测颅内病灶及肿瘤负荷,检测脑脊液炎症因子(如 IL-6)辅助诊断。
3 分层治疗 对症支持:抬高床头、甘露醇 / 高渗盐水脱水降颅压;
免疫调控:短期应用糖皮质激素抑制炎症反应,探索靶向白介素-6等细胞因子的治疗;
多学科协作:与血液科、神经外科联合制定个体化方案,必要时行减压手术。
汪教授特别强调,患者及家属需提高对神经毒性的认知,出现异常及时沟通,避免因忽视早期症状导致病情恶化。
病理科:从分型到靶点,全链条精准解码
曾郁教授(病理科)介绍,淋巴瘤病理诊断需突破两大核心难点:
1 快速分型 通过免疫组化(如 CD20、CD19、MYC 等)与形态学结合,1周内完成基础分型(如弥漫大B细胞淋巴瘤、滤泡性淋巴瘤),同步检测高危基因(如TP53、C-MYC)评估预后。
2 靶点挖掘 CAR-T相关靶点:常规检测CD19、CD22、CD70,对治疗后靶点丢失患者,探索CD79B、CD30等新靶点;
免疫治疗靶点:检测PD-L1表达(约10%弥漫大B细胞淋巴瘤呈高表达),指导PD-1 抑制剂联合治疗;
分子分型:通过NGS检测100+基因,将弥漫大B细胞淋巴瘤分为MCD、EZB等亚型,匹配BTK抑制剂、EZH2抑制剂等精准治疗方案。
为缩短诊断周期,病理科建立“快速通道”:初诊时同步开展免疫组化与荧光原位杂交(FISH),对疑似高危患者提前沟通临床启动NGS检测,实现“诊断-靶点-预后”全链条覆盖。
放射科:影像监测,全程捕捉治疗动态
黄宗良教授(放射科)解析了CAR-T 治疗相关不良反应的影像学特征:
1 细胞因子释放综合征(CRS) 肺部表现:早期磨玻璃影、小叶间隔增厚,进展期可出现实变影、胸腔积液; 全身表现:肝脾肿大、肠壁水肿、门静脉周围渗出,需与感染性病变鉴别。
2 中枢神经毒性(ICANS) 脑水肿:脑沟变浅、脑室缩小,T2/FLAIR序列信号升高;
后部可逆性脑病综合征:顶叶、额叶皮层下对称性异常信号;
微出血:SWI序列显示散在低信号灶,提示血脑屏障损伤。
针对患者关心的辐射问题,黄教授强调:现代影像设备(如64排CT、低剂量扫描技术)辐射剂量显著降低,且MRI无辐射,PET-CT费用已纳入医保。监测频率需根据病情调整,避免过度检查,但必要时需优先保障诊断准确性。
血液科:移植与CAR-T,个体化选择策略
丁懿教授(血液科)对比了自体造血干细胞移植与CAR-T治疗的应用场景:
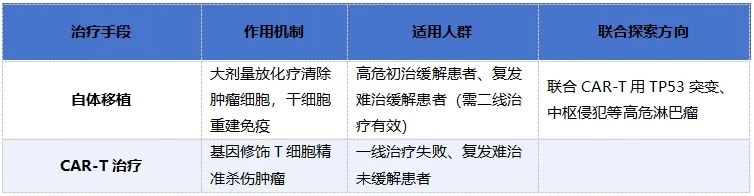
丁教授指出,自体移植需在肿瘤负荷较低时实施,起 “锦上添花” 作用;CAR-T则适用于疾病进展期,目标是诱导缓解。目前团队正在探索CAR-T联合自体移植治疗高危大 B 细胞淋巴瘤,以克服TP53突变等预后不良因素。
护理视角:细节管理,共筑安全防线
杨晓晖护士长(血液科)强调,患者及家属在不良反应管理中需扮演 “一线观察者” 角色:
1 CRS 监测 每2-4小时监测体温,记录发热峰值及伴随症状(如寒战、呼吸困难),腋温≥38.5℃或持续高热需及时汇报。
2 ICANS 识别 关注言语逻辑性(如答非所问)、意识状态(如嗜睡、烦躁),发现异常立即通知医护。
3 用药配合 严格遵医嘱服用抗癫痫药、降压药等,不得擅自停药或调整剂量,避免反跳效应。
4 心理支持 建立“CAR-T 治疗日记”,记录患者每日状态,参与医患沟通会,缓解焦虑情绪。
多学科协作,绘就淋巴瘤诊疗新图景
本会议以“精准诊断、全程管理、多学科协同”为核心,展现了上海市同济医院在淋巴瘤诊疗中的全链条优势。从介入活检的精准取样,到病理分子的深度解码;从影像监测的动态追踪,到神经毒性的早期干预;从治疗方案的个体化选择,到护理细节的全程把控,多学科团队以患者需求为中心,构建了“诊断-治疗-康复”一体化的生命护航体系。
未来,随着靶向治疗、免疫治疗的持续突破,多学科模式将继续引领淋巴瘤诊疗向更精准、更高效的方向迈进,更为CAR-T细胞疗法不断努力,为患者开辟更广阔的生命之路。
END 供稿:浦蝶 | 排版:悠然 | 审核:浦蝶、心怡 声明:本文中涉及的信息仅供淋巴瘤病友及家属交流参考,不作为用药推荐,具体诊疗方案请遵从专业医生的意见或指导。
|  /1
/1 