父母高龄,脑梗,回国照看,过后自己也病倒了,持续下午低烧烧,几个月,最后因实在无法呼吸了,11月底到医院门诊,右胸腔积液,右肺不张,即刻住院呼吸科治疗。
展开了一系列检查,发现纵隔有5.5公分 X 8.8 公分肿瘤包绕主动脉,胸腔镜胸膜检查并活检,肺部气管镜检查并活检,纵隔肿瘤CT引导穿刺活检。医生说发现双肺有“重度慢性炎症”,还有个“洞”,有水气胸,胸膜也有“严重慢性炎症和溃疡”,也有个“洞”。病理,免疫组化,DNA分析,结论为B细胞淋巴瘤,小细胞性。(当地提供PET CT的医院排队时间长,只能依托造影增强CT)。医院初步定义为纵隔淋巴肿瘤,小B细胞性,并且已经侵犯胸膜及双肺,过后再做的CT肠膜区也见小淋巴结,也可能侵犯到那儿了。按分期和预后定义,非常不好,一时间天崩地裂。
分型呢,那可是稀里糊涂的。大的分类是清晰的,非霍奇金(NHL),可下来呢?纵隔5.5公分 X 8.8 公分的肿瘤长了应该有几年了吧?还侵犯了胸膜、双肺、肠膜区,那可是侵袭性的弥漫大B嘛,怎么是相对惰性的小B细胞呢?会是慢性淋巴细胞白血病(CLL)/小淋巴细胞性淋巴瘤(SLL)吗?抓紧时间骨髓穿刺,本院分析并同时外送其他医院分析,也不是。 都没招了,只能将胸膜活检、肺部活检、纵隔穿刺活检的病理两次请上海复旦大学肿瘤医院专家会诊,但两次返回的会诊单都是手写的、寥寥草草的几行字,看不懂,只猜出几个字“不...除小B细胞...”。无奈和,再请北京协和医院专家视频会诊,仍然难以给出准确分型定论,专家同时给出“预后不容乐观”的意见。
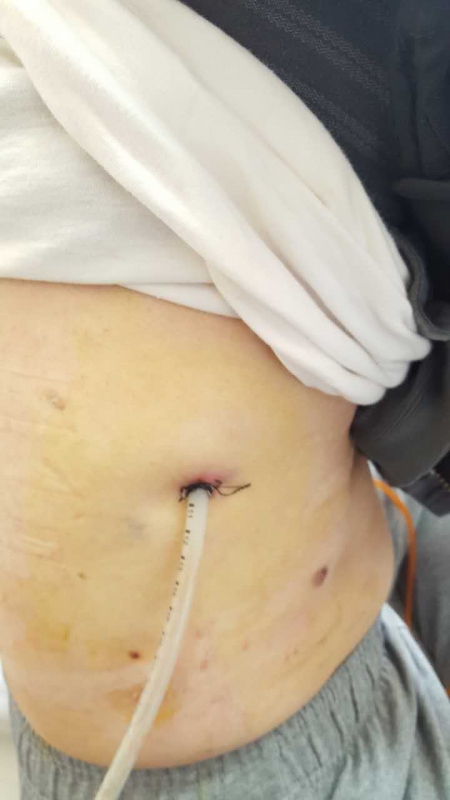
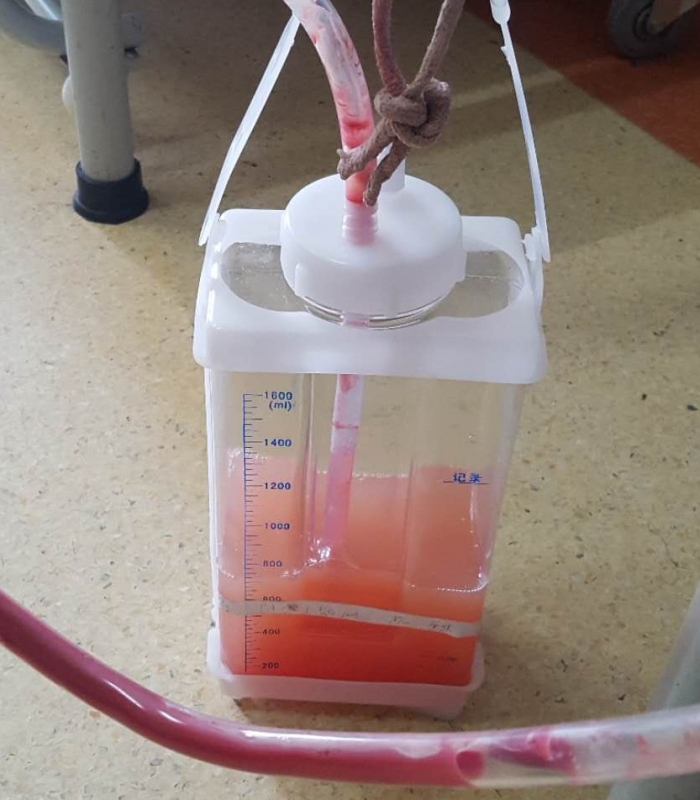
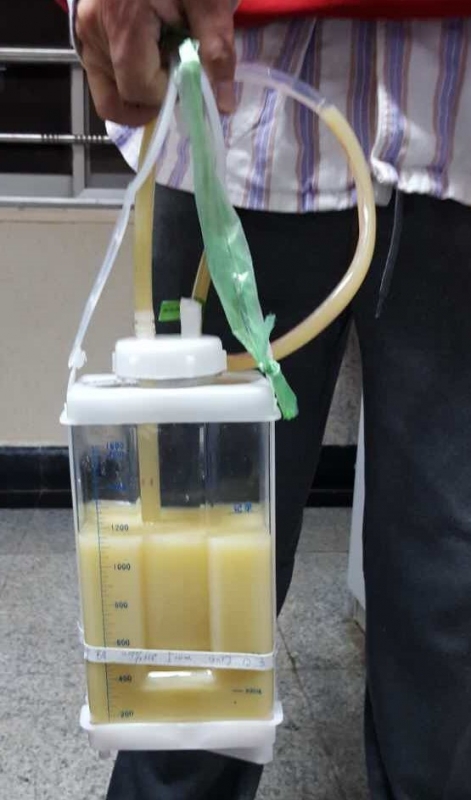
没办法啦,只能设法立即回美国,其实早就想走,但是一直走不了!原因很简单,刚住院时,是在该医院的呼吸科,胸腔镜胸膜检查、排积液、活检后,呼吸科装了一根粗大的管子到胸膜部位。手里还要随时拎一个至少2千克的引流玻璃瓶。与航空公司联系,因有气胸死亡在机上的可能性,根本不同意上机。引流装置刚装上的头几天天,每天排出的液体在100-300 毫升之间,浅红色或清淡的颜色。但过后在那负压吸引下,慢慢开始排除大量组织类的物质。再以后,整个液体变成乳白色并且量开始增大,每天600-1000 毫升(参阅所附照片),成了乳糜胸。吃惊、恐怖,到办公室找主治医生吗,整天见不到,那就天天望穿双眼的等查房的时刻对接吧,但总是两句话就打发了。整整拖了两个星期。等线索指向淋巴肿瘤后,即刻转到肿瘤科。肿瘤科医生做的第一件事,就是将引流管换成细的。 说的第一句话,就是“这样的大管、负压引流,会损伤胸导管海绵组织的”。但是为时已晚,到这时候,即便换成了直径不到原来十分之一的细管,胸导管淋巴组织已经被损坏,每天的淋巴液体流失量也在600-1000 毫升之间。(注,国外有大量文章记载,淋巴液体流失量在每天1000 毫升左右的,30天内死亡率在50%以上)。
12月28号北京协和医院专家视频会诊后,全家决定即便是气胸死在飞机上也必须立即回美国治疗了。几天的时间,在封管不引流条件下,反复用B超测定胸腔液面高度与时间的关系,观察肺部是否会再次压缩...,同时完成遗嘱,安排后事,等等。1月4号,买了2张头等舱的票,登机前排放,封管,穿上厚衣服,藏好引流管,混上飞机,上机后少喝,不吃,一路睡觉,减少胸腔积液量,美国落地后即刻到洗手间接上引流袋排放,边防,海关看到后一路绿灯,直奔医院的急症室。当天就与这边的专科医生对接咨询,展开了其他检查。
在美国与专科医生对接的当天,既失落,也有希望。失落是医生一开始就坦率的告诉,因我12月在中国仓促上过一次CHOP,故无法再做病理分析。希望是他们看过国内带回来的资料(女儿提前回国整理、翻译,中美来回飞联系、对接)并根据检查结果,认为我心脏,肝,肾等器官都非常良好(我几十年都运动,并从不吃任何中药,也基本没吃什么西药),故“治愈”的可能性非常大(注意到用了治愈这个词)。
治疗的方案是先采用对NHL通用的 R CHOP,看疗效如何,如果无效再换其他方案。1月16日,第一次 R CHOP,身体的反应极其激烈,连续两星期的胸口,腹部的疼痛让人死去活来,再加上连续8天升白针带来的腰骶椎疼,再坚强也只能哼哼唧唧。但是,1月30日PET CT 检查,怪异的是整个肿瘤全部消失了,无任何残留物, 身体其他各部位也无FDG热及活动性淋巴瘤征兆, 属于CR,故延续 R CHOP。第三次化疗后,2月28 日再次全身增强CT仔细观察,所有器官的评语都是“不起眼,平淡无奇,无可评论”,等等。据此,原定的6次 R CHOP 减为5次,4月27号 PET CT结疗检查,结论与1月30日的PET CT一样,结疗!医生安排6个月后PETCT复查,也不给美罗华维持。治疗过程中的其他事情,也都成为过去的小故事了,至于未来是否会复发,什么时候复发,那可不在我操心能解决的范围内了。
医生说我属于对药物特别敏感的人,撞了大运。当然可能与我心态放松和配合治疗有关吧,这4个月,任何会带来一丝丝情绪波动的活动都不参与,也不看电视,电影。为确保每21天化疗的日程不变,自我隔离,不去公众场合,防止因感染需吃药打针而损伤心肝肾或者影响治疗日程。每天上午开车去空无一人的操场锻炼,下午独自宅在家做手工艺品(小船)打发时间,此外,每次去化疗、打针,总要挑逗挑逗前台漂亮的墨西哥美女小护士才高高兴兴的回家。
在这里,对两边的医疗体制给一个自己的感受,可能有失公允。感觉国内医疗体制最大的优点,是可以在最短的时间内,展开大量的检查。前妻子是做DNA研究的,耳闻目染知道,时间就是生命,肿瘤和癌细胞是一直在按几何级数克隆增加,有时往往拖延几天就是能治愈和不能治愈的分水岭。故在中国住院一个月,就做过3次活检,一次骨髓穿刺(送两家医院分析),3次CT,若干次全身淋巴彩超(反复做,排除法),2次流式细胞送广州检测,3次专家会诊,其余的各种血检,B超,x 光,真菌、结核培养,等等,更是多不胜数并重复做,并且在外部专家会诊意见返回前,于12月20号上过一次CHOP (虽然后来的CT检查显示没多大效果,当时我们的幼稚想法是反正CHOP也是NHL的通用配方,先上吧,抑制肿瘤细胞的侵袭性)。这在国外是完全不可能的,国外医生是按步就班,一步一步来的。 但国内最大的弱点,是有些医生的综合知识太差,即便在某方面的单体知识上成为“专家”、“主任”、“主治”,但综合素质仍然只是一个4年的大学生而已。整体知识结构,比不上这边4年大学,4年医学院,3年住院医,1年fellow才成型的医生。前面所说的大管负压引流带来我的胸导管损伤,每天大量淋巴液流失的问题,实质就是呼吸科主治医生基础知识不足造成的。再举一列,在这边因化疗后胃不舒适看家庭医生,她仅只是一个住院医而已。做检查的时候,看到我身上的胸腔引流装置,第一句话就是,“呀,这个管子那么细,不会损伤胸导管结构的”。而前述的呼吸科的医生就没有这样基本的常识。我的乳糜胸水,最后全靠了这边一位胸导管外科医生提供的自我康复呼吸疗法,坚持了4个月,现在才慢慢好转的。当时,我们恐慌,肿瘤科医生也恐慌,都知道这样下去我极有可能是短期内死于淋巴液流失,而不是死于淋巴肿瘤。
体制的第二弱点,是身边没人看病就非常困难。要到这个窗口缴费,那个窗口拿单据,才能进那道门检查...否则被医生喷,护士喷,明明是患者养活了医务工作者,但不知道他们为什么总把自己当大爷。还有,每次排队,其他人波涛汹涌的挤到窗口,而我永远是在队的后面......尝试过挤一次,到窗口时钱就不在了!因身边没人,加上住院后每天6-8小时的吊针,每做一件事,只能请护工和来探望的朋友去跑,护工基本只能是劳动力,许多事情交代半天都听不懂,特别是跑病情的事情。在这边,若需住院,你只需带上医保卡,自己开车到医院,把你自己交给主管护士即可,之后无需你操心任何一件小事,也不需任何人陪同。即便除医保保险外,需自己补交医院的费用,也是出院后几个月,有时甚至半年,医院再与你用邮件账单慢慢对接补交,绝对不允许没钱就停药物、停治疗的行为。
体制还有一个弱点,其实在086之家各位病友所问的问题中已经反映得非常清晰了,常看到病友问为什么这不报销,那只能报销几次,剂量为什么只报销那么点,还要约起来到印度采购仿制药品等等。淋巴瘤不是感冒发烧阑尾炎,是癌症,治疗是救命。无论城市医保,农村医保,无论干部、农民,都应该一视同仁、全额覆盖,人无高低贵贱之分,生命的价值,是金钱远远所不能衡量的,没有全国农民的小推车送粮,送弹药,送伤员,我们的父辈们是推翻不了蒋家王朝的。反而医院对普通的感冒发热, 又是吊针,又是抗菌素,有时可能还会有医院自配的“治疗感冒病毒”的中药一大堆,浪费医保资源,同时开天大玩笑!从事基因研究的人都知道,感冒病毒因会在短时间不断变异,故人类是无法生产出治疗感冒病毒的药物的,只能依托自身免疫的产生,需要几天时间。这边,普通的感冒发热,处方就是回家多喝水,药都不给一颗。
随笔拉拉杂杂,若有冒犯敬请谅解,不要鸿茅我。大病一场,治愈后更感到生命的美好并会以各种方式珍惜每一分钟来充分享受这来之不易的重生。至少,会疯狂的、愉快的渡过下个十年。在这里顺祝各位病友提早康复,永不复发!有机会大家约在一起打牌,旅游。
|  /1
/1 